يسبب الأميبا طفيل الإنتميبا هستوليتكا الواسع الانتشار عالميا, وهو طفيل وحيد الخلية, وأكثر حدوث للأميبا يكون في الدول النامية, حيث تكون الحواجز بين البراز والطعام والشراب غير كافية, وهى تكون شائعة نسبيا في إفريقيا, والهند, وأمريكا الجنوبية, والأميبا تصيب القولون وأحيانا الكبد وأعضاء أخرى, والأميبا توجد في صورتين هما التروفوزويت (الطفيل النشط), و الأميبا المتكيسة أو المتحوصلة (الطور الخامل), وبالرغم من أن معظم حالات الأميبا تكون بدون أعراض فإن الزحار dysentery, وغزو مرضى خارج الأمعاء من الممكن أن يحدث, والخراج الكبدي الأميبي هو أكثر مرض أميبي خارج الأمعاء, ولكن أعضاء أخرى من الممكن شمولها مثل الرئتين والغشاء البلوري, والقلب, والمخ, والكلى, والجهاز البولي التناسلي, وأماكن بالجلد.
وفى الدول المتقدمة يصيب المرض المهاجرين من مناطق الوباء والمسافرين إليها والأشخاص المضعفون مناعيا immunosuppressed.
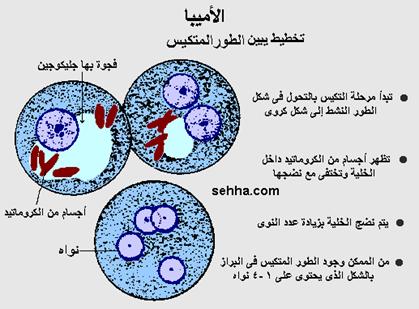
وتنتقل الأميبا عبر ابتلاع الطور المتكيس للطفيل, والقادر أن يعيش في البيئة لأسابيع أو شهور, والأكياس يمكن أن تكون موجودة في التربة الملوثة بالبراز و الأسمدة, والماء, والأيدي الملوثة, أو على أيدي مناولي الأغذية, ويتم خروج الترفوزويت trophozoites (الطور النشط المتحرك) من الحوصلة أو التكيس في نهاية اللفائفي ileum أو في القولون, والطور النشط يستطع غزو واختراق حاجز الغشاء المخاطي المبطن للقولون, مما يؤدى إلى حدوث قرحة بهذا الغشاء, وخروج إفراز مدمم بالبراز, والتهاب بالقولون, وبالإضافة إلى ذلك فإن الترفوزويت من الممكن أن يرحل إلى الكبد عبر الوريد البابي, أو إلى أعضاء أخرى وبعض الأطوار النشطة قد تتحول إلى أكياس وتخرج مع البراز, وخارج الجسم تعيش الأكياس بينما يموت الطور النشط بالتعرض للهواء كما يموت بالمعدة بتأثير الحامض الموجود بها, ولذلك يكون هذا الطور غير قادر على نقل العدوى.
وقد وصف فيدور لوش Fedor Losch سنة 1875 عدوى الأميبا لأول مرة, وفى سنة 1890 أجرى وليم أوسلر William Osler تقرير عن أول حالة أميبا من أمريكا الجنوبية عندما لاحظ وجود الأميبا بالبراز وكذلك وجود خراج عند أحد الأطباء الذين أقاموا قبل ذلك في بنما, وقد أطلق فريتز سكودين Fritz Schaudin سنة 1903 إسم إنتاميبا هستوليتكا E histolytica, وفى سنة 1913 أعطى ولكر Walker وسيلاردز Sellards أدلة على أن الطور المتحوصل هو الصورة المعدية للإنتاميبا هيستوليتكا, وبعد ذلك عرف دوبل Dobell سنة 1925 دورة الحياة.
تولد المرض

الإنتاميبا هستوليتكا هي نموذج لكائن وحيد الخلية protozoal, ليس له أهداب nonflagellated, يسبب تحلل للأنسجة, ويستطيع أن يسبب موت مبرمج لخلايا العائل, والإنسان يكون عائل للأميبا, وبلع الأميبا المتحوصلة من البيئة يعقبه خروج التروفوزويت trophozoites (وهو الطور المتحرك) بنهاية اللفائفي وبالقولون, حيث يتكيس ويخرج مع البراز إلى البيئة ليكمل دورة الحياة, أو يخترق حواجز الأمعاء, ويصل مجرى الدم وينتشر بالكبد والرئة وأماكن أخرى بالجسم, والمرض من الممكن أن يسببه عدد قليل من الأكياس, كما أن الطور المتحرك عندما يصل إلى الكبد - عن طريق الوريد البابي - من الممكن أن يسبب خراج يكون محاطا بخلايا كبدية ميتة ثم خلايا التهابية قليلة.
معدلات حدوث المرض
في الولايات المتحدة:
تحدث بمعدل 4%, وبعض المجموعات - والتي تشمل الصغار جدا, والسيدات الحوامل, والذين يأخدون أدوية الكورتيكوسيرويد والذين لديهم سوء تغذية - تكون مهيأة للالتهاب القولوني. وفى سنة 1993 أفادت التقارير لمراكز مكافحة الأمراض والوقاية منها CDC وجود 2970 حالة عدوى بالأميبا, وأن 335 من الحالات كانوا من المهاجرين من أصل أسباني, و17% من المهاجرين من أسيا, وجزر الكاريبي, والمسافرين إلى مناطق الوباء يكونوا عرضة لخطر العدوى, وحوالي 10% من العائدين بإسهال وجد أنهم مصابين بالأميبا والخراج الأميبي الكبدي, كما وجد أيضا عند مسافرين لفترة تقارب في المتوسط 3 شهور, بينما يكون الالتهاب القولوني غير شائع بين المسافرين لفترة قصيرة. في دول العالم:
سلالات الأميبا تصيب حوالي 10% من سكان العالم, وانتشار العدوى يكون مرتفعا ويصل إلى 50% في مناطق وسط وجنوب أمريكا, وفى إفريقيا وآسيا, وفى مصر 38% من الأشخاص الذين يترددون على العيادات الخارجية بإسهال حاد يكونوا مصابون بالتهاب أميبي بالقولون amebic colitis, وقد كشفت الدراسات المصلية في المكسيك أن أكثر من 8% تكون نتيجة الفحص عندهم إيجابية, وعدم وجود أعراض عند المرضى الذين حدثت لهم عدوى يبدو أنه يكون معتمد على منطقة الإصابة, وتصل نسبة هذه الحالات في البرازيل إلى 11%.
الوفيات و الاعتلالات
تأتي الأميبا في المرتبة الثانية بعد الملاريا من حيث معدل الوفيات المرتبطة بالعدوى الطفيلية بالكائنات وحيدة الخلية, وانتشار الالتهاب القولوني وخراج الكبد الأميبي مجتمعين يقدر بنحو 40-50 مليون حالة سنويا في جميع أنحاء العالم مما يؤدى إلى 40000-100000 حالة وفاة والمرضى الذين لا تظهر عليهم أعراض هم حوالي 90% من الأشخاص الذين تحدث لهم عدوى, وحوالي 4-10% من الذين حدثت لهم عدوى دون ظهور أعراض, والذين كانوا تحت المراقبة الطبية لمدة سنة حدث لهم التهاب قولوني, أو مرض أميبي خارج الأمعاء, ومعدل وفيات الحالات المرتبطة بالتهاب القولون الأميبي هي 1.9-9.1%, ففي حوالي 0.5% من الحالات يتطور الالتهاب القولوني الأميبي إلى التهاب قولوني تنخري مداهم fulminant necrotizing colitis, أو تمزق بالقولون, ويقفز معدل الوفيات في هذه الحالات إلى 40%, وبعد تقديم علاج مؤثر خلال القرن العشرين انخفض معدل الوفيات بسبب الخراج الكبدي الأميبي إلى 1-3%, ومع ذلك فإن حدوث تمزق مفاجئ للخراج الأميبي كأحد المضاعفات - والتي تحدث عند 2-7% من المرضى - يؤدي إلى ارتفاع نسبة الوفيات.
علاقة المرض بالأعراق
الأشخاص الذين تكون نتيجة اختبار أمصالهم إيجابية لمرض المناعة المكتسب (الإيدز) في اليابان وتايوان, يكونون عرضة للإصابة بالأميبا خارج الأمعاء, ولم يلاحظ ذلك في أي أجناس أو أعراق أخرى.
علاقة المرض بالجنس
علاقة المرض بالعمر
الأطفال الصغار جدا في السن يبدو أنهم مهيئين أكثر للإصابة بالتهاب القولون المداهم fulminant colitis.
منقول










 رد مع اقتباس
رد مع اقتباس